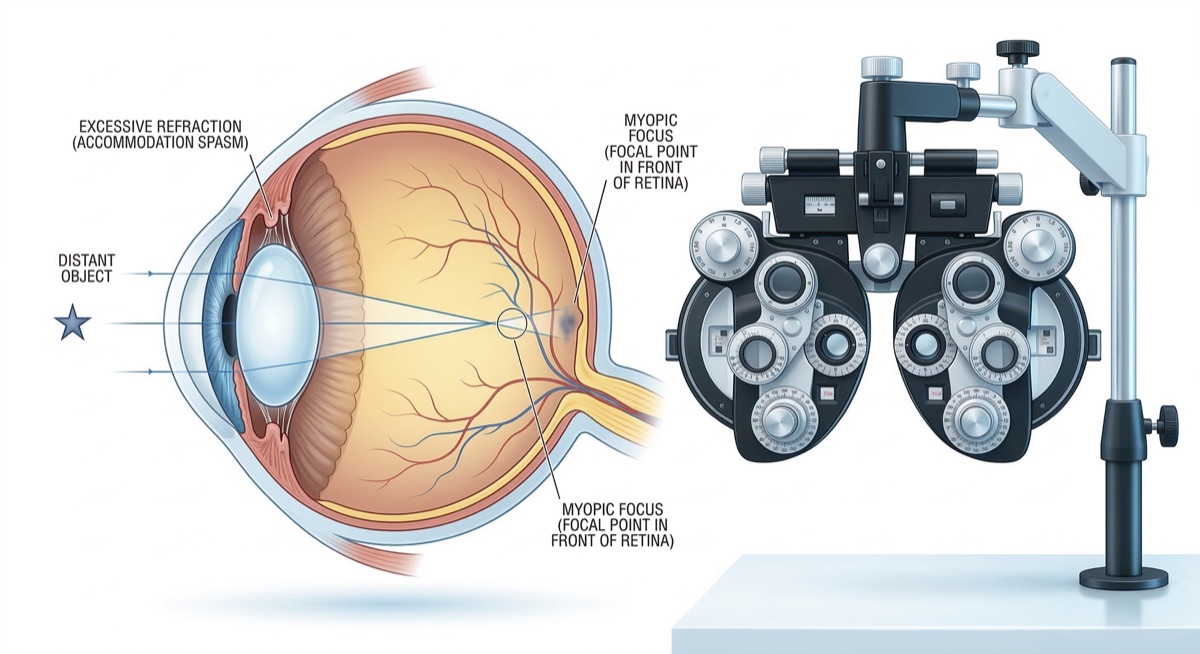
หลายคนบ่นว่ามองไกลไม่ชัดหลังนั่งทำงานหน้าจอมาทั้งวัน แต่พอนอนพักสักคืนก็กลับมองชัดได้ตามเดิม สิ่งที่เกิดขึ้นนี้ไม่ใช่ "สายตาสั้น" ตามความเข้าใจทั่วไป แต่คือภาวะที่นักทัศนมาตรเรียกว่า สายตาสั้นเทียม (Pseudomyopia) ซึ่งเป็นคนละเรื่องกับสายตาสั้นจริงโดยสิ้นเชิง การสับสนระหว่างสองภาวะนี้ทำให้หลายคนตัดแว่นสายตาไปโดยไม่จำเป็น และบางรายยิ่งทำให้อาการแย่ลงจากการใส่แว่นที่ไม่เหมาะสม
สายตาสั้นเทียม คืออะไร – ต่างจากสายตาสั้นจริงอย่างไร
สายตาสั้นจริง (True Myopia) เกิดจากการที่ลูกตายืดยาวเกินไป หรือกระจกตาโค้งมากเกินค่าปกติ ทำให้แสงไปรวมโฟกัสก่อนถึงจอตา ภาวะนี้เป็นการเปลี่ยนแปลงทางกายภาพที่ถาวร แก้ได้ด้วยแว่น คอนแทคเลนส์ หรือการผ่าตัดเลเซอร์เท่านั้น
สายตาสั้นเทียม (Pseudomyopia หรือ Accommodative Spasm) เป็นภาวะที่กล้ามเนื้อในลูกตาที่ควบคุมการโฟกัส ซึ่งเรียกว่า ciliary muscle เกิดอาการเกร็งค้างอยู่ในตำแหน่งโฟกัสระยะใกล้ ทำให้เมื่อมองไกลตาไม่สามารถปรับโฟกัสได้ทัน มองไกลจึงพร่ามัว แต่เมื่อกล้ามเนื้อได้พักและคลายตัว การมองเห็นก็กลับมาเป็นปกติ
ความแตกต่างสำคัญ:
- สายตาสั้นจริง – มองไกลไม่ชัดตลอดเวลา พักตาแล้วก็ยังไม่ชัด
- สายตาสั้นเทียม – มองไกลไม่ชัดหลังใช้สายตานาน แต่หลังพักตาหรือนอนหลับแล้วกลับมองชัดขึ้น
- สายตาสั้นจริง – ค่าสายตาทรงตัวหรือเพิ่มขึ้นช้าๆ ตามอายุ
- สายตาสั้นเทียม – ค่าสายตาเปลี่ยนแปลงได้ในช่วงเวลาสั้น เช้าอาจชัด บ่ายอาจพร่ามัว
สาเหตุหลักของสายตาสั้นเทียม
การใช้งานหน้าจอต่อเนื่องนาน
เมื่อตามองจอมือถือหรือคอมพิวเตอร์ กล้ามเนื้อ ciliary muscle จะต้องหดตัวตลอดเวลาเพื่อรักษาโฟกัสที่ระยะ 30-60 เซนติเมตร เมื่อทำแบบนี้ต่อเนื่อง 3-4 ชั่วโมงหรือมากกว่า กล้ามเนื้ออาจเกิดอาการล้าและเกร็งค้าง ทำให้ไม่สามารถคลายตัวออกได้อย่างรวดเร็วเมื่อต้องการมองไกล
คนไทยใช้เวลาบนหน้าจอเฉลี่ยมากกว่า 8 ชั่วโมงต่อวัน ซึ่งสูงเป็นอันดับต้นๆ ของอาเซียน พฤติกรรมนี้ทำให้สายตาสั้นเทียมพบบ่อยมากขึ้นในกลุ่มวัยทำงานและนักเรียนมัธยม
สภาพแสงและระยะห่างจากหน้าจอ
การดูหน้าจอในที่แสงน้อย หรือวางหน้าจอใกล้กว่า 40 เซนติเมตร ทำให้ ciliary muscle ต้องทำงานหนักขึ้นเป็นทวีคูณ นอกจากนี้ อุณหภูมิห้องแอร์เย็นๆ ของสำนักงานในไทยยังทำให้อัตราการกะพริบตาลดลงจาก 15-20 ครั้ง/นาที เหลือเพียง 5-7 ครั้ง/นาที ส่งผลให้ตาแห้งและเกิดความเมื่อยล้าเร็วขึ้น
การเรียนหนักและการอ่านระยะใกล้
นักเรียนที่นั่งอ่านหนังสือหรือทบทวนบทเรียนต่อเนื่อง 4-6 ชั่วโมง โดยไม่มีการพักสายตา มีความเสี่ยงสูงที่จะเกิดสายตาสั้นเทียม ช่วงสอบปลายภาคหรือช่วงเตรียมสอบ TCAS มักเป็นช่วงที่นักเรียนหลายคนเริ่มบ่นว่ามองกระดานในห้องเรียนไม่ชัด ทั้งที่เมื่อเช้าก่อนเรียนยังมองได้ปกติ
อาการที่บ่งบอกว่าอาจเป็นสายตาสั้นเทียม
อาการเหล่านี้ไม่ได้หมายความว่าเป็นสายตาสั้นเทียมแน่ๆ แต่ถ้ามีหลายข้อร่วมกัน ควรปรึกษานักทัศนมาตรเพื่อตรวจเพิ่มเติม:
- มองไกลพร่ามัวหลังทำงานหรืออ่านหนังสือนาน แต่พักแล้วดีขึ้น
- ค่าสายตาที่วัดได้เปลี่ยนแปลงมากในช่วงเวลาสั้น (วัดเช้า -1.00 วัดเย็น -1.75)
- ปวดตา ปวดหัว หรือรู้สึกตาล้าหลังใช้หน้าจอ
- ตาพร่ามัวเมื่อมองไกลในช่วงบ่ายหรือเย็น แต่ตอนเช้าชัดกว่า
- รู้สึกว่าแว่นที่ตัดมาใส่แล้วยังพร่ามัว หรือต้องถอดแว่นออกถึงจะสบายตากว่า
- มองภาพซ้อนเล็กน้อยหลังอยู่หน้าจอนาน
การตรวจวินิจฉัยสายตาสั้นเทียม – ทำไมต้องวัดสายตาอย่างถูกต้อง
นี่คือจุดที่หลายคนพลาดมากที่สุด การวัดสายตาแบบมาตรฐานทั่วไป (manifest refraction) ที่ทำกันในร้านแว่นส่วนใหญ่ ไม่สามารถแยกแยะสายตาสั้นเทียมออกจากสายตาสั้นจริงได้ เพราะ ciliary muscle ยังคงเกร็งอยู่ระหว่างวัด ทำให้ค่าที่ได้สูงกว่าความเป็นจริง
การตรวจที่ถูกต้องคือ Cycloplegic Refraction หรือการวัดสายตาหลังหยอดยาขยายม่านตา ยาจะทำให้ ciliary muscle คลายตัวสมบูรณ์ ค่าสายตาที่ได้จึงสะท้อนภาวะที่แท้จริงของดวงตา
ในเด็กและวัยรุ่น จักษุแพทย์มักแนะนำให้วัดสายตาแบบ cycloplegic ก่อนสั่งตัดแว่นเสมอ เพราะอัตราการปรับโฟกัส (accommodation) ในเด็กสูงกว่าผู้ใหญ่มาก ทำให้โอกาสที่ค่าสายตาจะคลาดเคลื่อนจาก manifest refraction มีสูงมาก
ถ้าวัดค่าสายตาได้ -1.50 แต่หลังหยอดยาวัดได้เพียง -0.25 หรือแม้แต่ plano (ไม่สั้นเลย) แสดงว่าที่มองไกลไม่ชัดทั้งหมดมาจากการเกร็งของกล้ามเนื้อ ไม่ใช่สายตาสั้นจริง การตัดแว่นสายตาในกรณีนี้จะทำให้ ciliary muscle ขี้เกียจและเกร็งยิ่งขึ้นในระยะยาว
วิธีแก้และป้องกันสายตาสั้นเทียม
กฎ 20-20-20 และการพักตาที่ถูกวิธี
ทุก 20 นาทีที่ใช้งานหน้าจอหรืออ่านหนังสือ ให้หยุดมองไปที่จุดที่ไกลออกไปอย่างน้อย 6 เมตร (ราว 20 ฟุต) นาน 20 วินาที การมองไกลนี้ทำให้ ciliary muscle คลายตัวออกจากโหมดโฟกัสใกล้ ลดโอกาสเกิดอาการเกร็งค้าง
สิ่งสำคัญคือต้องมองไกลจริงๆ ไม่ใช่แค่หลับตา การหลับตาไม่ได้ช่วยคลายกล้ามเนื้อโฟกัสได้เท่ากับการมองไกล
เพิ่มเวลากลางแจ้ง
แสงธรรมชาติกลางแจ้งมีความเข้มอยู่ที่ 10000-25000 lux ซึ่งสูงกว่าแสงในอาคารทั่วไปที่ 200-500 lux อย่างมาก การออกนอกอาคารในแสงแดดกระตุ้นการหลั่ง dopamine ในจอตา ซึ่งช่วยคลายการเกร็งของ ciliary muscle และยังช่วยชะลอการลุกลามของสายตาสั้นทั้งชนิดจริงและชนิดเทียมได้
สำหรับเด็กนักเรียน การออกไปเล่นกลางแจ้งอย่างน้อย 1-2 ชั่วโมงต่อวันในระหว่างพักกลางวันหรือหลังเลิกเรียน ช่วยลดโอกาสสายตาสั้นได้อย่างมีนัยสำคัญ
ปรับระยะและมุมหน้าจอ
- ระยะห่างจากจอคอมพิวเตอร์ควรอยู่ที่ 50-70 เซนติเมตร
- ระยะห่างจากโทรศัพท์มือถือควรอยู่ที่ 30-40 เซนติเมตร ไม่ใกล้กว่านี้
- จอควรอยู่ต่ำกว่าระดับสายตาเล็กน้อย (มองลงมา 10-15 องศา) เพื่อลดการเปิดกว้างของเปลือกตาและลดการระเหยของน้ำตา
- หลีกเลี่ยงการใช้โทรศัพท์ในที่มืดหรือบนเตียงก่อนนอน
การใช้ยาหยอดตา Atropine ความเข้มข้นต่ำ
ในรายที่มีอาการรุนแรงหรือในเด็กที่เสี่ยงพัฒนาเป็นสายตาสั้นจริง จักษุแพทย์อาจพิจารณาให้ใช้ยาหยอดตา Atropine ความเข้มข้น 0.01% ก่อนนอน ยานี้ช่วยคลาย ciliary muscle และลดโอกาสเกิดการเกร็งค้างได้ แต่ต้องอยู่ภายใต้การดูแลของจักษุแพทย์เท่านั้น ห้ามซื้อใช้เอง
สายตาสั้นเทียมในเด็ก – ทำไมต้องระวังเป็นพิเศษ
ในเด็กอายุ 8-16 ปี ความสามารถในการปรับโฟกัส (accommodation amplitude) อยู่ที่ 14-20 diopters ซึ่งสูงกว่าผู้ใหญ่มาก ทำให้เกิดอาการเกร็งค้างได้ง่ายกว่า และยากต่อการแยกแยะด้วยการวัดสายตาแบบธรรมดา
ปัญหาที่พบบ่อยคือ ผู้ปกครองพาเด็กไปวัดสายตาที่ร้านทั่วไป ได้ค่า -1.00 ถึง -2.00 แล้วตัดแว่นให้เด็กใส่ทันที เมื่อเด็กใส่แว่นไปโรงเรียน ตาเริ่มพึ่งพาแว่น ciliary muscle ไม่ได้ฝึกทำงาน การเกร็งกลายเป็นเรื่องถาวรมากขึ้น และค่าสายตาก็จะเพิ่มขึ้นเรื่อยๆ ในการวัดครั้งต่อๆ มา
แนวทางที่ถูกต้องสำหรับเด็กที่บ่นมองไกลไม่ชัด:
- พบจักษุแพทย์ก่อน ไม่ใช่ร้านแว่นโดยตรง
- ขอให้ทำ cycloplegic refraction เพื่อแยกแยะสายตาสั้นเทียมกับจริง
- ถ้าเป็นสายตาสั้นเทียม รักษาด้วยการปรับพฤติกรรม ไม่ใช่ตัดแว่น
- ติดตามดูอาการหลังปรับพฤติกรรม 4-8 สัปดาห์
เมื่อไหรที่ควรตัดแว่น และเลือกเลนส์อย่างไร
เมื่อผ่านการตรวจ cycloplegic แล้วพบว่ามีสายตาสั้นจริงอยู่ด้วย (ไม่ใช่แค่สายตาสั้นเทียมทั้งหมด) การตัดแว่นก็ยังเป็นสิ่งจำเป็น แต่ควรเลือกเลนส์ที่เหมาะกับการใช้งานจริง
สำหรับคนที่ใช้งานหน้าจอเป็นหลักและมีสายตาสั้นจริงร่วมด้วย ควรพิจารณาเลนส์ที่มีการออกแบบมาเพื่อลดความเครียดของ ciliary muscle โดยเฉพาะ เช่น ZEISS SmartLife Single Vision Individual ซึ่งมีการออกแบบโซนโฟกัสที่ช่วยลดการทำงานของกล้ามเนื้อโฟกัสเมื่อมองจอ ราคาอยู่ที่ประมาณ 26100 บาทสำหรับ index 1.60 พร้อม BlueGuard
สำหรับเด็กที่ต้องตัดแว่น ควรเลือกเลนส์ที่มีระบบชะลอสายตาสั้น เช่น ZEISS MyoCare ซึ่งออกแบบมาเพื่อช่วยชะลออัตราการยืดของลูกตาโดยเฉพาะ
ร้านที่มีนักทัศนมาตรและอุปกรณ์วัดสายตาครบครัน จะช่วยให้มั่นใจได้ว่าค่าสายตาที่ได้มาถูกต้อง ไม่ใช่ค่าที่บวมจากการเกร็งของกล้ามเนื้อ ลองหาร้านตัดแว่นในทำเลที่สะดวกเพื่อปรึกษาผู้เชี่ยวชาญก่อนตัดสินใจ
สรุป – สายตาสั้นเทียม แก้ได้ถ้าจัดการถูกวิธี
สายตาสั้นเทียมไม่ใช่โรค แต่เป็นสัญญาณเตือนว่าดวงตากำลังทำงานหนักเกินไป ถ้าจับสัญญาณได้เร็วและปรับพฤติกรรมการใช้สายตาให้เหมาะสม อาการมักดีขึ้นใน 2-4 สัปดาห์โดยไม่ต้องตัดแว่น
แต่ถ้าปล่อยทิ้งไว้โดยไม่แก้ไข โดยเฉพาะในเด็กและวัยรุ่น ciliary muscle ที่เกร็งค้างซ้ำๆ อาจนำไปสู่การลุกลามกลายเป็นสายตาสั้นจริงในที่สุด การตรวจสายตาอย่างถูกต้องกับผู้เชี่ยวชาญ บวกกับการปรับพฤติกรรมการดูหน้าจอ คือสิ่งที่ดีที่สุดที่ทำได้ตั้งแต่วันนี้
แหล่งอ้างอิง
- Clinical Management of Myopia in Children: A Review of Evidence (2020) — Clinical and Experimental Optometry
- World Report on Vision (2019) — World Health Organization (WHO)
- The Impact of Myopia and High Myopia — Report of the Joint WHO-Brien Holden Vision Institute Global Scientific Meeting on Myopia (2017) — WHO / Brien Holden Vision Institute
- IMI – Defining and Classifying Myopia (2019) — Investigative Ophthalmology & Visual Science
- Global Prevalence of Myopia and High Myopia: a Systematic Review and Meta-Analysis (2016) — Ophthalmology (AAO)